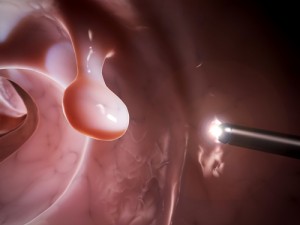
In altri termini, se ad un paziente durante l’esame endoscopio viene individuato un polipo che appare benigno ma non può essere asportato per via endoscopica, nella maggior parte dei casi, sulla base dei risultati del team della Cleveland Clinic in Ohio, il polipo – poi asportato chirurgicamente – risulterà benigno.
La comunità scientifica non ha ancora un parere unanime su come comportarsi con alcuni polipi colonrettali endoscopicamente benigni ma che non possono essere asportarti se non con intervento. La questione tanto dibattuta è sulla probabilità che questi possano essere, in realtà, maligni.
Lo studio
Emre Gorgun e colleghi hanno analizzato prospetticamente le informazioni raccolte nella loro banca dati per stimare il rischio di cancro in 439 pazienti che, alla valutazione endoscopia, avevano mostrato lesioni benigne non asportabili in endoscopia e che hanno quindi subito un intervento chirurgico.
In base alla valutazione pre-operatoria il 20% dei pazienti era stato registrato con una displasia di alto grado, mentre gli altri avevano avuto una valutazione benigna.
Dopo l’intervento il tumore maligno è stato diagnosticato in 37 pazienti (8,4%). Il tasso di displasia di alto grado individuata nel pre-operatorio era significativamente più alta in questi pazienti (48%) rispetto al tasso di lesione individuata come benigna (17,4%).
“In un paziente con un polipo del colon-retto endoscopicamente non resecabile che sembra benigno sia per aspetto che a livello istologico, l’escissione locale è di solito sicura a livello oncologico”, concludono i ricercatori nel loro lavoro. “Pertanto, si suggerisce che, le tecniche di polipectomia avanzate come la resezione endoscopica della mucosa (EMR), la dissezione sottomucosa endoscopica (ESD) o un approccio di laparoscopia assistita, dovrebbero essere considerate se non vi è un forte sospetto di malignità”.
Fonte: J Am Coll Surg 2016
Will Boggs
(Versione italiana Quotidiano Sanità/Popular Science)